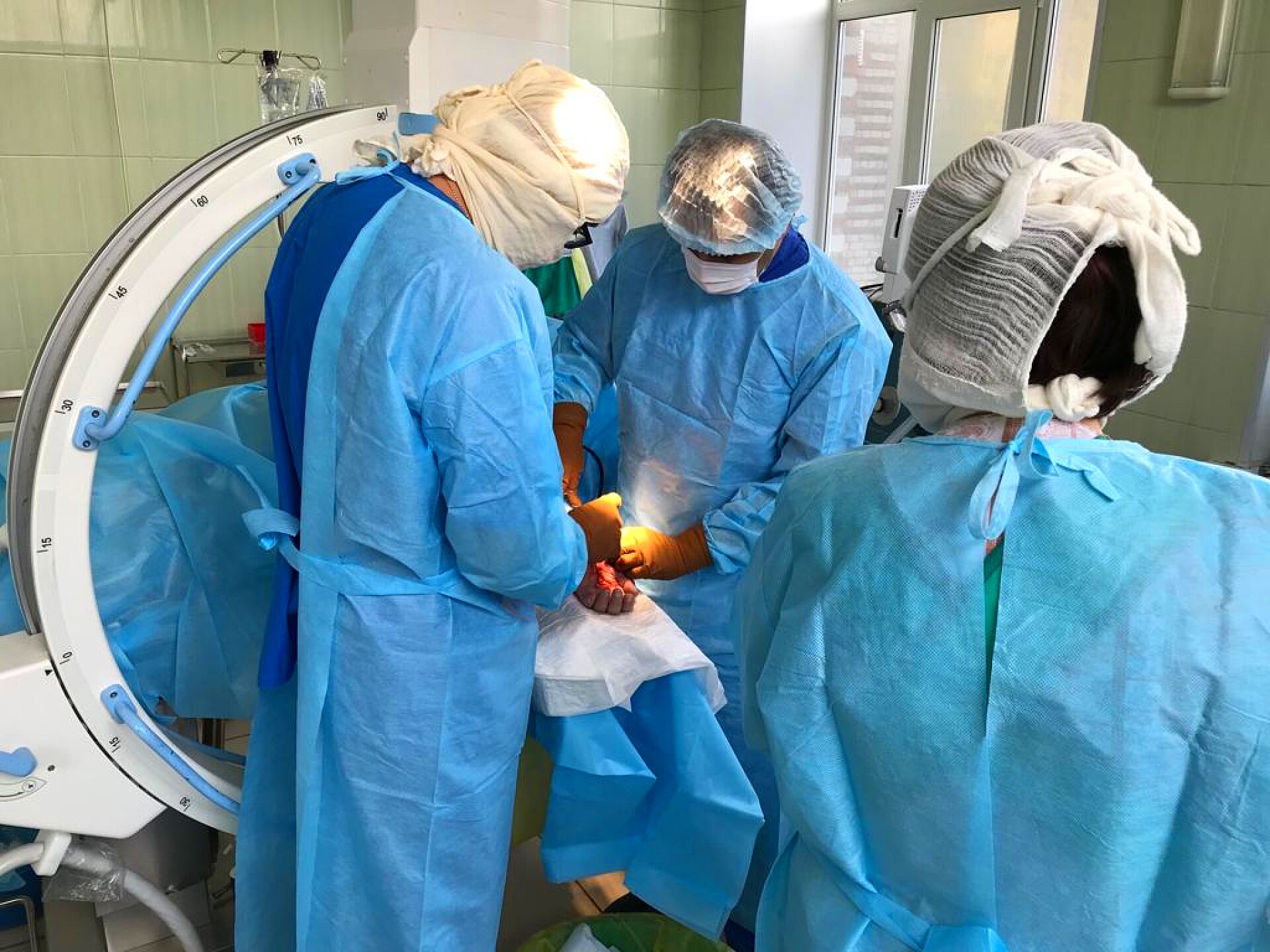
Рассказывает Александр Субботин, травматолог-ортопед, заместитель главного врача по лечебной работе.
— Отделение развёрнуто на территории хирургического корпуса центрального стационара. Мощность его в настоящий момент — 20 коек, работают три врача-травматолога под руководством Назарджона Рахматуллоева. Оказываем помощь пациентам с черепно-мозговой, торакальной, скелетной травмами, ортопедической и артроскопической патологией. Также выполняем операции по эндопротезированию тазобедренного сустава при деформирующем остеоартрозе и переломах шейки бедра.
— Александр Игоревич, артроскопические операции здесь начали проводить не так уж давно, в 2018 году, а операции по замене сустава — и того позже. Они уже стали обыденными?
— Да. У нас есть артроскопическая хирургия с проведением стабилизации связочного аппарата, стабилизации надколенника, хондропластики, это уже тоже обычные операции.
Эндопротезирование большинство больниц второго уровня не делает, мы делаем. Но и это поток, обычная рядовая операция, ничего там восхитительного нет.
— Для вас нет, а для стариков, которым раньше при переломе шейки бедра оставалось только лежать и ждать смерти, — есть.
— Для больных — да, согласен.
Восемьдесят лет бабушке, поступает в отделение с диагнозом «Перелом шейки бедра». На следующий день ставим ей новый сустав — она снова ходит.

Мы делаем то, что и должно делать любое нормальное травматологическое отделение. Без эндопротезирования или без артроскопии, или без остеосинтеза — это инвалид, обрезок отделения. Оно должно владеть всеми методиками, для которых имеется материальная база.
Есть операции, которые мы провести не можем, так как являемся учреждением второго уровня, а не третьего. Например, не можем удалить человеку позвонок, поставить вместо него имплантат, это делают нейрохирурги. Но если нужна экстренная нейрохирургия, то мы вмешиваемся сами, по разрешению Территориального центра медицины катастроф. К примеру, делаем трепанацию черепа, удаляем гематомы головного мозга.
— И для этого тоже есть материальная база?
— У нас есть компьютерный томограф для точной диагностики, всё необходимое оборудование для проведения операций. И есть наши мозги и руки.
Операции проводят все травматологи: Рахматуллоев, Ельчанинов, Насриддинов, Багандов. Все учатся, осваивают новое. Руководитель отделения, например, недавно был в Казани на учёбе по артроскопической хирургии.
— Вы говорите, артроскопия и протезирование суставов — рутина. А что тогда самое интересное для травматолога?
— Для меня интереснее остеосинтез. Вдохновляющие истории, когда спасаем человека от инвалидности.
— Расскажите!
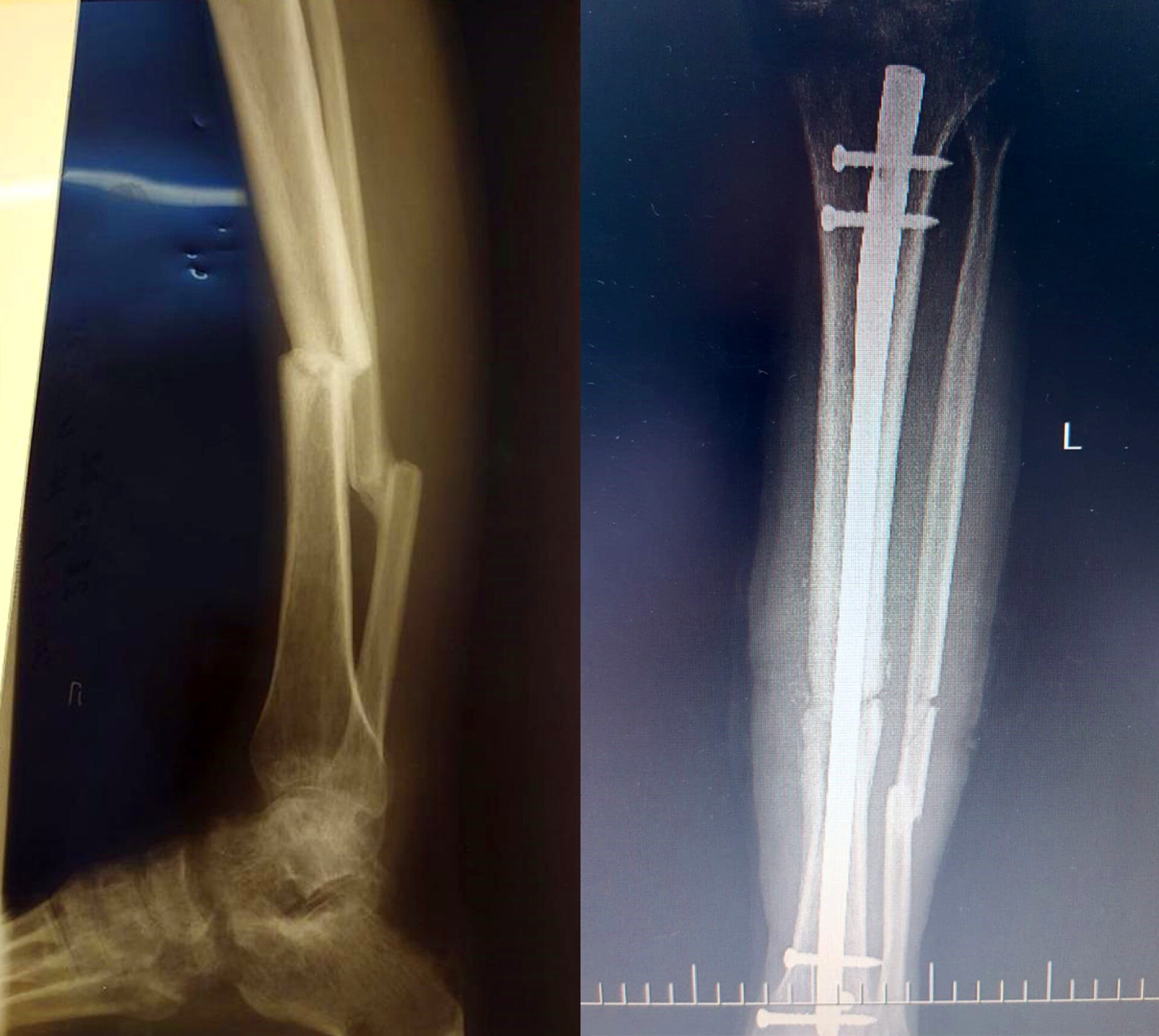
— Ну, вот, например, из недавнего. У нас есть пациент 39 лет, житель другого города. В январе 2021 года он получает травму — перелом голени. Ему накладывают скелетное вытяжение, и он так лечится в течение месяца. Нога не срастается. Скелетное вытяжение снимают и отправляют его домой.
Пациент каким-то чудом ходит, нога у него болтается. Идёт в поликлинику, жалуется на боль. Ему говорят: «Ждите, срастётся». Он ждёт месяц, другой. Снова приходит в поликлинику, результат тот же. Его записывают на плановую операцию в областное учреждение, и пациент продолжает ждать. Таким образом проходит полтора года. Кость так и не срослась, потому что находится в диспозиции.
И вот наконец он каким-то образом оказывается у нас. Нога деформирована, болит. Мы его оперируем: пересекаем малоберцовую кость, заводим туда стержень и фиксируем. Получаем ровную ножку, и пациент на следующий день начинает на неё наступать. Через четыре дня покидает наше отделение здоровым, ходит с полной нагрузкой.
Это была настоящая ортопедическая операция, далеко не в каждой больнице второго уровня такие делают. Здесь применено всё, что у нас есть: знания, опыт, КТ, С-дуга (электронный оптический преобразователь — проще говоря, мобильный рентген), современные металлофиксаторы…
Или другой пациент, тоже иногородний. Упал, травмировался, не может ходить, одна нога короче на два сантиметра. Ему говорят: «Бери замороженные пельмени и прикладывай».
Он приехал к нам. Делаем КТ, понимаем: есть перелом. Готовим, в этот же день оперируем. Ставим современную конструкцию — проксимальный бедренный штифт, который берёт на себя нагрузку. И человек спокойно своими ногами на первые сутки от нас уходит домой.
— Все операции в отделении травматологии бесплатны для пациентов?
— Всё бесплатно, по полису обязательного медицинского страхования.
У нас есть и экстренные, и плановые операции. Плановые — это когда мы удаляем металл, ставим какие-то пластические реконструкции; артроскопия, исправление кривых пальцев на ногах — это всё планово.
83–85 процентов — это экстренная и неотложная травма. Неотложная — когда можем немного поготовить, пообследовать пациента, подобрать ему металлофиксатор. Например, при переломе бедра или голени. Обычно на следующий день оперируем. А экстренная — когда у человека нож застрял в грудной клетке или образовалась гематома при черепно-мозговой травме. Операция выполняется незамедлительно.
Если бы у нас не было томографа, то мы не могли бы человека с травмой головы сами прооперировать, его пришлось бы перегоспитализировать в Екатеринбург. А с КТ сами можем провести трепанацию черепа и удалить гематому. Время для пациента зачастую — вопрос жизни и смерти.
Если что-то совсем сложное, приезжают помогать хирурги из Территориального центра медицины катастроф, мы работаем с ними в тесном контакте.
— Отделению есть ещё к чему стремиться?
— У нас 94 процента оперативной активности, это хорошо. Мы хотим больше коек, больше пациентов, больше операций. Для этого есть всё, кроме площадей в стационаре. Возможно, решится и этот вопрос.
Большое спасибо Андрею Владимировичу Карташову, главному врачу, за поддержку. Он очень многое сделал, чтобы отделение развивалось. Мы проводим интересные, сложные операции, с хорошим результатом. Людям нравится у нас лечиться. В отделении сплочённый молодой коллектив. Проблем нет.